Медицинское обслуживание
Медицинское обслуживание детей в ДОУ строится на основе нормативно правовых документов
- Приказа Министерства образования РФ от 30.06.1992 года, No186\272 «О совершенствовании системы медицинского обеспечения детей в ДОУ»
- Санитарно-эпидемиологическим правилам СанПиН 2.4.1.2660-10.
Медицинское обслуживание обеспечивается врачом-педиатром из детской поликлиники № 2 по договору и медицинской сестрой. Врач-педиатр работает в детском саду один день в неделю. Он осуществляет профилактическую помощь детям, проводит диспансеризацию декретированных возрастов (3,5,7 лет).
Медицинская сестра следит за оздоровительным процессом в детском саду, проводит антропометрические измерения детей в начале и конце учебного года.
Оснащение медицинского блока необходимым оборудованием позволяет качественно осуществлять медицинское сопровождение каждого ребенка, контроль за его здоровьем и физическим развитием. Медицинский персонал наряду с администрацией и педагогическим персоналом несет ответственность за проведение оздоровительных мероприятий, соблюдение санитарно-гигиенических норм, режимом и качеством питания воспитанников.
Федеральный закон о санитарно-эпидемиологическом благополучии населения
Инфекционные заболевания
Ротавирус - лечение и профилактика
Ротавирус - лечение и профилактика

Моисеева (ранее) Хорошева Татьяна Сергеевна
С кишечными инфекциями рано или поздно сталкивается практически каждый человек. После острых респираторных вирусных инфекций (ОРВИ и гриппа) это самая частая причина обращений к врачу в детском возрасте. Они являются проблемой не только для ребенка, но и для всей семьи. Пожалуй, самой распространенной кишечной инфекцией на данный момент является ротавирусная или, как часто называют ее родители, «кишечный грипп».
В независимости от социального статуса семьи и санитарно-гигиенической обстановки в доме, с рождения до 5 лет практически все дети болеют ротавирусным гастроэнтеритом. По статистике, ежегодно в мире эту инфекцию переносит более 137 млн. человек, примерно четверть из которых госпитализируется. К сожалению, существуют случаи и с летальным исходом, в том числе у детей. Наиболее тяжело ротавирусный гастроэнтерит протекает у детей при первом столкновении с вирусом, что обычно случается в возрасте с 6 до 18 месяцев. У малышей находящихся на искусственном вскармливании риск заражения и более тяжелого течения несколько выше.
Взрослые также подвержены этой инфекции. В течение жизни можно заражаться неоднократно, так как естественный иммунитет к вирусу типоспецифичен (защищает только от конкретного типа ротавируса и не защищает от других). При повторных контактах с вирусом, как правило, заболевание протекает менее выражено, но человек является заразным и может распространять инфекцию.
Итак, что же представляет собой ротавирус? Бытует мнение, что свое название ротавирус получил из-за того, что попадает в организм человека через рот, это не верно, вирус так называется, потому что внешне по своему строению напоминает колесо (от лат. – rota), отсюда и название. Существует несколько типов, незначительно отличающихся друг от друга по строению, но вызывающую одинаковую клиническую картину заболевания.
Путь передачи этой инфекции фекально-оральный, то есть, говоря проще, это «болезнь грязных рук». Вирус очень заразен, достаточно всего 10 частиц вируса, чтобы заболеть. Ротавирус долго сохраняется на любых поверхностях, даже при тщательной уборке. Поэтому очень часто этой инфекцией болеют одновременно несколько членов семьи, в том числе и взрослые, встречаются вспышки в детских коллективах. Стоит отметить, что заразиться можно только от больного человека, домашние животные не болеют «человеческими» ротавирусами.
Инкубационный период для ротавирусной инфекции составляет от нескольких часов до 5-7 дней. Для нее характерно общее недомогание, слабость, отказ от еды, повышение температуры тела и симптомы поражения желудочно-кишечного тракта (частый водянистый жидкий стул, рвота, боли в животе). При первых же признаках заболевания необходимо обратиться за медицинской помощью! Осмотрев ребенка, доктор оценит его состояние, необходимость госпитализации, назначит обследование и лечение.
Для диагностики инфекции используется исследование кала на ротавирус методом ПЦР (полимеразная цепная реакция) и методом ИФА (иммуноферментный анализ), результат обычно уже готов через 1-2 дня. Но лечение необходимо начинать при первых же симптомах заболевания, не дожидаясь результатов. Терапия проводится по симптомам, и от результатов анализов практически не зависит. Анализы назначают для того чтобы удостовериться, что это именно ротавирусная инфекция и на случай осложнений, для того, чтобы врачи понимали, с чем именно они имеют дело.
Для лечения детей, которые не нуждаются в госпитализации и остаются дома под наблюдением педиатра, используют так называемую патогенетическую терапию, направленную на возмещение потерь жидкости, которые ребенок теряет во время болезни с жидким стулом и рвотными массами.
Самое главное правило для мамы при ротавирусе – это отпаивать ребенка, по несколько глотков каждые 5-10 минут. Если ребенок отказывается, то поить его с ложки или из шприца (предварительно сняв иглу). Не следует давать ребенку пить большое количество жидкости за один раз, даже при выраженной жажде, так как это может вызвать рвоту. Необходимо запастись терпением и постоянно, не смотря на протесты, поить-поить-поить. Именно отпаивание помогает избежать обезвоживания и госпитализации.
Помимо воды, для отпаивания ребенка используют специальные солевые растворы из аптеки, содержащие в своем составе соли, которые как раз теряются организмом во время болезни (Гидровит, Хумана, Электролит, Гастролит, Регидрон и др). При отсутствии специальных препаратов, до момента их приобретения можно воспользоваться самодельным раствором. Приготовить его можно, взяв литр кипяченой воды, добавив туда 1-2 столовой ложки сахара (без горки), половину чайной ложки поваренной соли и одну треть чайной ложки пищевой соды. Готовый раствор можно хранить не больше суток. Нельзя проводить отпаивание детей молоком, соками, морсами, овощными отварами, газированными напитками.
Второй важной составляющей лечения ротавирусной инфекции является диетотерапия. На время острого заболевания и спустя 2-3 недели после него, ребенку назначается щадящая диета, с исключением молочных продуктов, соков, сырых фруктов и овощей. Ребенок должен питаться чаще обычного, небольшими порциями. Пища должна быть максимально щадящая для желудка – не острая, не жирная, не горячая, не жареная.
У деток раннего возраста, находящихся на грудном или искусственном вскармливании, вопрос о дальнейшем кормлении решается в индивидуальном порядке с педиатром. При сохраняющемся частом жидком стуле, у детей на искусственном вскармливании возможен вариант временного перехода на смесь с пониженным содержанием лактозы (безлактозная, низколактозная и др). У грудничков решается вопрос о частичном замене грудного молока на смесь с пониженным содержанием лактозы или добавление к грудному молоку специальных ферментов, которые помогают молоку усваиваться в кишечнике ребенка (препараты фермента лактазы).
Также в терапии используются такие группы препаратов, как: энтеросорбенты (Смекта, Фильтрум-сти, Энтеросгель и др), пробиотики (Энтерол, Линекс, Бифиформ, Аципол и др),пребиотики (Хилак-форте, Дюфалак и др), ферменты (Креон 10000, Мезим-форте, Панкреатин). Не стоит давать ребенку эти препараты самостоятельно, необходимо посоветоваться с врачом, так как нужно понимать целесообразность их приема в разные периоды заболевания.
По показаниям может проводиться противовирусная и иммуномодулирующая терапия. Решение о назначении препаратов этой группы принимает только врач.
На антибактериальной терапии стоит остановиться отдельно. Антибактериальная терапия при неосложненном течении ротавирусной инфекции не проводится. Но в некоторых случаях врачи все же назначают антибиотики. И дело не только в привычке. Это связано с тем, что острые кишечные инфекции бывают не только вирусной, но и бактериальной природы (кишечная палочка, сальмонелла, иерсинии и еще некоторые). И не всегда по симптомам можно со 100% точностью определить, что вызвало симптомы: вирусная инфекция, токсикоинфекция или бактериальная. Встречаются и смешанные причины и нетипичное течение заболевания, поэтому вопрос назначения антибактериальных препаратов остается на усмотрение лечащего врача.
Очень важно! Если отпаивание ребенка оказалось неэффективным и у ребенка сохраняется рвота, нарастает слабость, он мочится меньше обычного (интервал составляет 3-4 часа), то имеются прямые показания для госпитализации малыша в стационар, где ему будет назначена инфузионная терапия (внутривенное введение жидкости).
В настоящее время появилась уникальная возможность защитить своего малыша от ротавирусной инфекции. В России сертифицирована вакцина Ротатек®, успешно применяемая за рубежом уже на протяжении нескольких лет. Вакцина защищает от пяти самых распространенных типов ротавируса и предотвращает тяжелые формы течения остальных типов вируса. Для полного курса вакцинации необходимо ввести 3 вакцины, удобство применения вакцины заключается в том, что она представлена в виде капель для приема через рот, а не в виде шприца для внутримышечных инъекций. Первая доза вакцины в возрасте 6-12 недель, затем еще 2 с интервалом минимум в 4 недели. Ревакцинаций, то есть повторных введений вакцины после полного курса вакцинации из 3 этапов, не требуется.
Вакцина предназначена для детей от 6 недель до 32 недель, у взрослых не применяется. Это связано с тем, что первое столкновение с вирусом и наиболее тяжелое течение заболевания происходит именно в этот период. В дальнейшем, после того как иммунная система «познакомилась» с вирусом, вероятность развития тяжелого заболевания снижается и иммунопрофилактика вакциной уже не так актуальна.
Педикулез
Педикулез
Педикулез или вшивость – это заразное заболевание, вызванное паразитированием на теле человека трех видов вшей. Опасность педикулеза в том, что насекомые могут быть переносчикам некоторых серьезных заболеваний – сыпного или возвратного тифа.
Причины педикулеза
Педикулез вызывают вши трех видов
- головные вши, обитают на волосистой части головы, усах, бороде, бровях и ресницах
- платяные вши, обитают на теле и в кожных складках, касающихся одежды
- лобковые вши или площицы, обитают в области лобковых волос
Вши могут размножаться только в условиях тепла, при охлаждении ниже 15-10 градусов они погибают. Лобковые и головные вши откладывают гниды на основу волоса, платяные вши откладывают яйца в складках одежды. Через неделю из них вылупляются личинки, созревающие и питающиеся кровью. Взрослые особи живут до 40 суток.
Способы заражения
Источник заражения – только человек, передача педикулеза осуществляется при тесном контакте в организованных коллективах, общественном транспорте, пользовании общими вещами и постелью, для лобкового педикулеза – заражение половым путем. Заболеваемость педикулезом повсеместная, особенно высоки шансы в странах с низкой санитарной культурой. Период инкубации при вшивости около недели, интенсивность симптомов зависит от степени. Проявления возникают из-за укусов вшами кожи на голове или теле, в результате чего возникают симптомы педикулеза.


Фото: педикулез головы и лобковой педикулез
Симптомы педикулеза
Головной педикулез
- проявляется интенсивным зудом в области головы, из-за чего больной постоянно чешет голову.При осмотре кожи головы выявляются участки повреждения кожи на месте укусов с ярко желтыми «медовыми» корками, а также признаки фолликулита – воспаление волосяной луковицы, экземоподобное поражение кожи на затылке, у висков и за ушами. Может выявляться лимфаденит в области ушей и шеи. При длительном и запущенном педикулезе образуются колтуны из волос, спутанных и склеенных гнойным отделяемым из ранок.
У больных головным педикулезом при осмотре головы на волосах можно обнаружить гниды – яйца, отложенные насекомыми. Они могут быть полными, белесоватыми или желтоватыми, при раздавливании между ногтями они щелкают. Пустые гниды выглядят серыми.
Платяной педикулез
- поражает участи кожи под одеждой на плечах, спине, в области подмышек, шеи и живота, на пояснице и в области паха.На месте укусов возникают мелкие высыпания по типу комариных укусов с темной точкой по центру. По мере развития элементов возникает их синюшность, пигментация и зачастую из-за расчесов присоединяются гнойничковые поражения.
Длительное течение платяного педикулеза приводит к утолщению кожи и меланодермии (бурая окраска), шелушению на местах укусов. На месте расчесов и гнойных поражений формируются рубцы.
Лобковой педикулез
При лобковом педикулезе беспокоит незначительный зуд кожи, на местах укусов возникают круглые или овальные пятна серо-голубого цвета размерами до 1 сантиметра. При надавливании на эти пятна, они резко бледнеют. Площицы имеют малую подвижность, они могут обнаруживаться у корня волоса.
Диагностика
Диагностику и лечение проводит дерматолог. Основа диагностики – типичные жалобы на зуд и расчесы на голове, коже тела или лобке. Прежде всего, проводится осмотр головы, тела и паховой области. На голове обнаруживают гниды и расчесы в местах укусов. В других случаях типичные клинические данные.
Головных вшей можно вычесать над листом белой бумаги, для остальных постановка диагноза – клиническая.
Дифференциальная диагностика
От педикулеза необходимо отличать чесотку, которая также проявляется зудом кожи и вульгарное импетиго, стрептококковое поражение кожи.
Лечение педикулеза
Лечение педикулеза проводят на дому, причем обязательно всем контактным лицам. Используются средства для уничтожения вшей и гнид в разных формах – шампуни, спреи, лосьоны и эмульсии.
При головном педикулезе применимы
- состригание волос налысо
- вычесывание вшей и гнид специальным гребнем antiv
- шампунь или лосьон малатиона 0.5-1%
- препараты перметрина (ниттифор, пара-плюс, рид, сумитрин, фенотрин)
- 20% водно-мыльная эмульсия бензилбензоата
- борная мазь
- педилин
При лобковом педикулезе применимы
- сбривание волос на лобке
- обработка кожи и волос медифокс эмульсией 20%
- обработка 20% эмульсией бензилбензоата
- раствор лонцида с последующим купанием и сменой белья
- раствор-аэрозоль пара-плюс, спрей-пакс
При платяном педикулезе основа лечения – обработка всех вещей и тщательное мытье тела в душе с мылом и мочалкой. Одежду и все принадлежности больного кипятят или обрабатывают паром, при невозможности обработки температурой – помещают в плотный пакет с применением аэрозолей противопедикулезных средств – (карбофос, сульфидос).
Средства от педикулеза
- Перметрин: тщательно протирают волосистую часть головы неразведённым препаратом, ждут, пока высохнут волосы (не вытирают и не моют). Через 2—3 недели волосы моют, высушивают и при необходимости обрабатывают повторно
- Шампунь Рид наносят на поражённые участки на 10 минут, после чего промывают мылом или обычным шампунем. Обработку волос проводят в течение 10 дней
- Шампунь Анти-Бит: волосы смачивают водой, наносят препарат и втирают в корни волос в течение 3 минут, затем промывают и процедуру повторяют. Проводят повторный курс — всего в течение 2 дней
- Фенотрин (Итаке): лосьон наносят на влажные волосы, втирают, затем тщательно смывают, наносят вновь, выжидают 5 минут, затем волосы тщательно промывают и вычёсывают частым гребнем. На следующий день процедуру повторяют. Аэрозоль распыляют над волосистой частью головы 20—30 раз, выжидают 30 минут, затем тщательно промывают и вычёсывают частым гребнем; на следующий день процедуру повторяют
- Внимание: препараты, уничтожающие вшей, никогда не используют для лечения поражений ресниц!
- Вшей из ресниц и бровей обычно удаляют пинцетом. На ресницах вшей можно убить или ослабить простым вазелином.
Профилактика педикулеза
Необходимо регулярно контролировать состояние волос и тела, соблюдать гигиену, избегать случайных половых связей для предотвращения лобкового педикулеза. В транспорте женщинам рекомендуется убирать волосы в хвост или под одежду. Запрещено пользоваться чужими головными уборами, расческами и гребнями, заколками и резинками, носить чужую одежду.
Грипп у детей. Симптомы и лечение гриппа
Грипп у детей. Симптомы и лечение гриппа

Ежегодно в конце зимы, начале весны наступает период, который с нетерпением «ожидают» все мамы, но в большей степени школьники – эпидемия гриппа. Грипп – это вирусное заболевание.
Вирус гриппа
Вирус гриппа в своем строении имеет капсулу и ядро, в ядре содержится генетическая информация. В капсуле и ядре вируса содержаться определенные белки, именно набор этих белков и определяет, насколько вирус будет «злым» (патогенным). Ученые выделили эти белки, изучили их, и каждому дали свое название, поэтому мы и имеем теперь такие штаммы (разновидности) вируса, как H1N1, H5N1 и др. Вирус гриппа очень изменчив (обладает мутагенностью), поэтому ежегодно проводится мониторинг вирусной обстановки, и ученые прогнозируют, какой штамм вируса будет господствовать на нашей планете в этом году.
Вирус гриппа известен очень давно, эпидемии этого заболевания уносили миллионы жизней людей на нашей планете, вспомнить хотя бы эпидемию испанки (разновидность вируса гриппа) в 1918 году, когда погибло от 50 до 100 миллионов человек по разным подсчетам. В наше время современная медицина готова дать достойный отпор вирусу гриппа, однако ежегодно продолжают умирать люди от этого заболевания. С приходом холодов среди населения начинает возникать паника, все в ожидании: а что будет в этом году? Давайте разберемся во всем основательно, чтобы не возникало вопросов и не поддаваться панике.
Как уже говорилось, капсула и ядро вируса имеют белки, различный набор которых и позволяет выделить грипп А и грипп В. Во время эпидемии среди населения циркулируют и грипп А и В, однако их процентное соотношение всегда различно. Вирус гриппа А содержит на своей капсуле специфические белки, а вот вирус гриппа В их не содержит. На этой особенности и строится разность в лечении между этими двумя типами.
Причины заражения гриппом
Распространению вируса могут способствовать как погодные условия (слякоть, перепады температуры от «-» к «+»), так снижение общей резистентности организма (в весеннее время у людей наблюдается авитаминоз, из-за короткого светового дня страдает иммунная система). Поэтому прослеживается четкая сезонность в появлении эпидемии гриппа. Так же в другое время года у вируса гриппа есть и конкуренты среди других вирусов (вирус парагриппа, аденовирус, респираторно-сентициальный вирус и другие), которые не дают вирусу гриппа размножиться в достаточной мере.
Так же прослеживается закономерность и в распространении эпидемии гриппа: чаще всего движение вируса идет с востока на запад и из городов с большей плотностью населения к периферии.
Как происходит заражение гриппом?
Путь передачи вируса – воздушно-капельный. Это значит, что вирус передается по воздуху, прикрепляясь к частичкам слюны и мокроты, которые выделяются в окружающую среду с дыханием, кашлем, чиханием. Источником инфекции является больной человек или вирусоноситель.
Вирусоноситель – это человек, в организме которого находится вирус гриппа, но при этом сам человек не имеет никаких симптомов болезни. Это может наблюдаться, если у человека произошло заражение, но количество вируса, попавшее в организм пока еще не достаточно для того, чтобы вызвать заболевание (инкубационный период), либо у человека хороший иммунитет, который не позволяет вирусу размножиться и вызвать заболевание.
В организм человека вирус гриппа попадает через дыхательные пути (нос и рот), где он оседает на слизистую и начинает активно размножаться. Для того, чтобы размножаться, вирусу необходима клетка, в которую он внедряется. После попадания вируса внутрь клетки, генетическая информация из ядра вируса встраивается в ядро клетки и заставляет клетки производить только те белки и молекулы, которые необходимы для вируса, которые затем внутри клетки собираются в готовый вирус гриппа. Когда количество вирусов внутри клетки достигает критической массы, они разрывают оболочку клетки и выходят наружу, прикрепляются в соседние клетки, проникают внутрь, и процесс заражения и производства новых вирусных единиц повторяется. Постепенно вирусов становиться все больше, начинает развиваться классическая клиническая картина, ребенок начинает болеть.
Симптомы гриппа у детей

В течении заболевания различают несколько стадий
- Заражение. Происходит попадание вируса в организм ребенка и его внедрение в клетки слизистой. В этот период ребенок ничего не ощущает и его ничего не беспокоит.
- Инкубационный период. В это время происходит активное размножение вируса гриппа внутри клетки, накапливается вирусная масса. В это время ребенка также ничего не беспокоит, однако в некоторых случаях может появляться слабость, сонливость, повышенная утомляемость, что связано с тем, что организм начинает бороться с вирусом и тратит на это силы. Длится данный период от 2 часов до 3-х дней, в зависимости от того, насколько иммунная система ребенка «натренирована». В это время ребенок уже может быть заразен для окружающих, однако количество вирусов, выделяемых в окружающую среду очень мало.
- Период клинических проявлений. В это время происходит массовый выход вирусов из клеток. Ребенок выделяет в окружающую среду огромное количество вирусов, особенно с чиханием. При чихании вирусы могут разноситься на расстояние до 10 метров от больного ребенка. Клинически этот период характеризуется: слабостью, сонливостью, ребенок вялый, адинамичный, появляется мышечная слабость, болезненность мышц, ломота в суставах и костях, повышается температура тела, глаза слезятся, болят, из носа начинает выделяться слизистое (прозрачное, жидкое, как водичка) отделяемое. Температура в этот период обычно не очень большая – 37,6º С- 38,0º С, однако возможны и резкие подъемы температуры тела до 39º С. Температура имеет волнообразный характер, поднимается больше к вечеру и связана с периодическим выходом вирусов из клетки. Длится этот период 3-5 дней.
- Микробно - вирусный период. При гриппе, который длится более 3-х дней с высокой температурой тела (38º С и выше), защитные свойства организма начинают истощаться. Это позволяет бактериям, которые постоянно находятся в нашем организме, начать активно размножаться. В этот период количество вируса в организме начинает снижаться, однако его место начинают занимать бактерии. Температура в этот период теряет свою волнообразность, становиться постоянной, поднимается до более высоких цифр (38,5 – 39,5º С). Отделяемое из носа становится более густым, появляется кашель. Ломота в суставах и костях проходит, однако сохраняется общая слабость и мышечная вялость. Этот период может протекать длительно, его продолжительность и исход зависит от проводимого лечения.
- Исход заболевания. После проведенного лечения ребенок может либо выздороветь, либо заболевание примет иную форму, например, перейдет в пневмонию. Выздоровление ребенка возможно на любом из периодов заболевания, все зависит от иммунитета у ребенка и проводимого лечения. Так, после попадания вируса в организм ребенка, его иммунные клетки могут полностью уничтожить все вирусные частицы, и заболевание даже не разовьется, однако это может произойти только в том случае, если организм имеет иммунитет именно к тому штамму вируса гриппа, который проник в организм.
Очень часто мамы задаются вопросом: у моего ребенка все симптомы гриппа, а врач все равно ставит нам диагноз ОРЗ. Почему?
Все очень просто: огромное количество вирусов имеют те же сходные симптомы, что и вирус гриппа, однако это не грипп. Так, например, аденовирусная инфекция проявляется покраснением глаз, слезотечением, насморком со слизистым отделяемым, повышением температуры тела до 37-38º С, слабостью, мышечной болью. Если сравнить эти симптомы с симптомами гриппа, можно заметить явное сходство между ними. Без анализов точный диагноз грипп поставить нельзя, поэтому констатируют ОРЗ.
Диагностика гриппа
Когда же врачи начинают ставить диагноз грипп? У детей, которые обращаются на прием к врачу с явными признаками гриппа, берутся мазки из полости рта и носа. Эти мазки отправляются в санитарную станцию, где их «сеют» на куриные эмбрионы. Если это вирусная инфекция, вирусы начинают размножаться в клетках куриных эмбрионов. Когда их количество становится достаточным, для определения точного вида вируса, их типируют и определяют, какой именно вирус вызвал заболевание.
Такие мазки берутся во всех поликлиниках города, и информация стекается в главный центр эпидемиологии города. Когда количество выявляемых вирусов гриппа превышает эпидемиологический порог, в поликлиники города сообщается, что можно выставлять пациентам диагноз грипп, так как наибольшее количество заболеваний вызывается именно этим вирусом.
Все школьники, когда начинается эпидемия гриппа, не отрываясь, смотрят телевизор, в ожидании сообщений о том, что школы закрыты на карантин, а этого все не происходит и не происходит. И вот, когда они уже совсем теряют надежду, наконец-то слышат заветную фразу: «Школы закрыты». Чего же ждала санитарная станция? Все очень просто. Эпидемиологи ожидают, когда порог заболеваемости превысит эпидемиологический. Это надо для того, чтобы как можно больше минимизировать последствия эпидемии. Если карантинные мероприятия ввести слишком рано, когда количество заболевших еще мало, то это приведет к тому, что заболеваемость будет нарастать слишком медленно, и эпидемия может растянуться на месяцы или даже целый год. Если же ввести карантин слишком поздно, то в нем уже не будет никакой необходимости, так как заболеваемость и так уже начнет снижаться. Чтобы избежать всех этих последствий, эпидемиологический отдел в каждом городе ведет ежедневный мониторинг эпидемиологической ситуации в городе, учитывая количество всех новых случаев заболеваемости, и на основании этих данных выносит заключение о наложении карантинных мероприятий.
Профилактика гриппа
Первыми на подъем заболеваемости всегда отвечают дети. Это связано с тем, что они больше находятся в замкнутых коллективах (детских садах, школах, училищах), где количество детей на единицу площади очень велико. Если взять любой офис, даже с большим количеством работников, там вряд ли наберется больше 10 человек на 30 кв. м. Однако наши дети умудряются заниматься в классе размером 20 кв. м в количестве 20-30 человек. При такой большой скученности увеличивается шанс передачи вируса от одного ребенка другому.
Как же уберечь наших детей от заболевания? Первое и самое важное, что все родители должны запомнить – болезнь легче предупредить, чем потом ее лечить. Очень важно провести вакцинацию детей от вируса гриппа. После того как мы переболеем гриппом, в нашем организме образуется иммунитет к этому вирусу, однако он очень неустойчив и сохраняется в редких случаях в течение 12 месяцев, а чаще даже меньше. Поэтому, если ребенок прошлой зимой перенес грипп, в этом году он уже не имеет к нему иммунитета. Так же, как уже говорилось, вирус гриппа очень изменчив, поэтому практически каждый год мы имеем новое заболевание, к которому у нас нет иммунитета.
Ежегодно врачи проводят анализ эпидемиологической ситуации в мире и прогнозируют, какой именно тип гриппа будет «буйствовать» в этом году. С учетом этих данных разрабатываются вакцины, применение которых способствует выработке иммунитета к гриппу и защите организма ребенка в этом сезоне. Сейчас применяются только инактивированные (убитые) вакцины. Эти вакцины содержат только капсулы вирусов и не содержат генетического ядра, которое могло бы попасть в клетки организма и начать размножаться, тем самым вызвать заболевание. Поэтому применение современных вакцин совершенно безопасно, и они могут быть использованы для профилактики заболеваемости гриппом у детей с 6 месяцев.
Проводить вакцинацию необходимо в сентябре-октябре месяце. Это надо для того, чтобы в организме успел выработаться устойчивый иммунитет к вирусу гриппа до начала эпидемии, а для этого организму ребенка необходимо 4-6 недель. Иммунитет от такой прививки сохраняется почти год, но в следующем году прививку необходимо повторить. Если у ребенка есть иммунитет к именно такому вирусу гриппа, который попадает в организм, то вирусы будут практически сразу уничтожены и заболевание остановлено на первой же стадии и симптомы даже не успеют появиться. Однако, если в организм ребенка проникает очень большое количество вирусов, иммунная система не всегда способна справиться с такой нагрузкой. В таком случае ребенок может заболеть, однако заболевание будет протекать намного легче и без последствий для организма.
Народные средства профилактики гриппа

Нельзя забывать и народные методы защиты от заболевания. Очень часто используют для защиты детей от гриппа коробочки из-под «Киндер Сюрприза», заполненные чесноком. Эфирные масла чеснока обладают хорошим противовирусным эффектом, однако у лука эфирные масла намного более активные, поэтому рекомендуется использовать именно его. Однако у этого метода защиты есть одна неприятная сторона – чеснок или лук имеет специфический запах, и не каждый ребенок захочет посещать садик или школу, благоухая такими ароматами. Зато метод хорошо подойдет для профилактики гриппа у грудных детей, если средство подвесить на кроватку.
Детям старше года можно использовать ватно-марлевую повязку на лицо, которая будет защищать верхние дыхательные пути. Однако надо помнить, что использовать маску можно не более 4 часов, после чего ее необходимо постирать и прокипятить. Повязку обязательно носить и больному взрослому, ухаживающему за ребенком.
В квартире необходимо проводить ежедневные проветривания помещения. В школе и садиках такую манипуляцию необходимо проводить каждые 2 часа.
Готовиться к эпидемии гриппа необходимо заранее. В середине февраля необходимо начинать давать ребенку витамины, чтобы избежать весеннего авитаминоза. Но помните: витамины нельзя давать ребенку более 30 дней, чтобы не вызвать у него переизбытка витаминов.
Так же можно простимулировать иммунную систему приемом иммуностимулирующих препаратов: иммунал, гроприносин. Но не следует применять иммуностимулятры длительно. Ребенок должен вести активный образ жизни: заниматься спортом, бывать на свежем воздухе - эти мероприятия отлично поддерживают иммунитет.
Для грудных детей самым главным оружием в борьбе с вирусами является грудное вскармливание. С молоком матери ребенок получает все необходимые вещества для работы иммунной системы. Ни одна смесь, какой бы она дорогой ни была, не может обеспечить полную защиту ребенка от заболевания гриппом.
Лечение гриппа у ребенка
Если же ребенок все-таки заболел, что делать?
- Необходим строгий постельный режим. Во время заболевания на борьбу с инфекцией тратится большое количество энергии, поэтому дополнительный расход энергии на игры будет плохо сказываться на течении заболевания.
- Полноценное питание. Так как энергия тратится, ее нужно восполнять, поэтому надо правильно питаться. Организму в это время необходим белок, однако, когда дети болеют, кушать им совсем не хочется. Я своим мамам на участке рекомендую сварить куриный бульон и давать понемногу пить его ребенку. Бульон будет стимулировать выработку желудочного сока и усиливать аппетит. Ребенок попьет бульон, а затем и курицу съест.
- Обильное теплое питье. Во время разрушения клеток и выхода вирусов наружу образуется большое количество токсинов, которые попадают в кровоток. Они способствуют повышению температура, развитию слабость. Чтобы снять эти симптомы, необходима жидкость, которая будет разбавлять токсины в крови и выводить их из организма.
- Жаропонижающие. Повышение температура тела – это естественный процесс при заболевании. Если температура ниже 38,5º С – это плохо для вирусов: замедляется процесс их размножения; если же температура больше 38,5º С – это уже плохо для организма, так как начинают разрушаться собственные белки. Поэтому, если ребенок хорошо переносит температуру, нет головной боли, вялости, сонливости, не было ранее развития судорог на подъем температуры тела, жаропонижающие можно не применять до температуры 38,5º С. Для снижения температуры тела лучше всего применять ибупрофен в сиропе или таблетках, так как он не оказывает никакого побочного действия на печень в отличие от парацетамола. Применение ацетилсалициловой кислоты (аспирина) у детей до 18 лет строго запрещено, так как на фоне вирусных инфекций это может вызвать необратимые изменения в печени и мозгу и привести к летальному исходу ребенка.
- Противовирусные препараты. Из противовирусных препаратов у детей можно применять ремантодин и релензу. Применение ремантодина целесообразно при гриппе А, так как на поверхности капсулы имеются белки, на которые и влияет это препарат, уничтожая вирус, однако у гриппа В этих белков нет, поэтому на данный вирус этот препарат не действует, но он снимает общие симптомы интоксикации, и может применяться в комплексе с другими препаратами. Релензу можно применять как с лечебной, так и с профилактической целью. Он оказывает действие на все типы вируса гриппа и имеет минимум побочных эффектов. Удобен в применении и хранении.
- Симптоматическое лечение. При насморке целесообразно применять солевые растворы для промывания носа: Квикс, Салин. Необходимо избегать применения сосудосуживающих капель. При кашле лучше всего принимать амброксол.
- Для снятия интоксикации и улучшения самочувствия можно применять комбинированные препараты, такие как Антифлу, Терафлю, Колдрекс. Принимать эти препараты лучше всего в первые три дня заболевания.
- Иммуностимулирующая терапия. Применение препарата гроприносин целесообразно при гриппе, так как он обладает не только иммуностимулирующим действием, но и противовирусным.
- Применение антибиотиков целесообразно только в том случае, если присоединяется бактериальная инфекция, так как на вирус гриппа антибиотики не оказывают никакого воздействия.
При правильном режиме и лечении заболевание излечивается за 5-7 дней. Однако в некоторых случаях заболевание плохо поддается лечению, и развиваются осложнения.
Осложнения гриппа у детей
Вирус гриппа имеет тропность (избирательность поражения) к клеткам некоторых органов, одним из которых является ухо. При поражении уха у детей может развиться тугоухость – снижение слуха. Тугоухость может быть как односторонней, так и двусторонней. При появлении закладывании в ушах необходимо срочно обратиться к ЛОР-врачу, а по выздоровлению обязательно консультация сурдолога и фониатора.
Так же одним из наиболее частых осложнений вируса гриппа является носовое кровотечение. Вирус гриппа вызывает атрофию слизистой носа и ломкость сосудов, из-за чего и возникают носовые кровотечения. Необходимо проконсультироваться с ЛОР-врачом о тактике дальнейшего лечения.
При присоединении бактериальной инфекции возможно развитие такого осложнения как пневмония. Такие вирусно-бактериальные пневмонии очень плохо поддаются лечению, так как лекарственное воздействие необходимо оказывать как на вирус, так и на бактерии, при этом, так как вирус ослабляет иммунитет организма ребенка, возможно развитие пневмонии с нетипичной флорой (атипичные пневмонии). Такая флора очень часто имеет устойчивость к классическим антибиотикам, поэтому обязательно необходимо проводить лечение под контролем анализа на чувствительность флоры к действию антибиотика (антибиотикограмма). Лечение только в стационаре и при этом, чем младше ребенок, тем быстрее он должен быть доставлен в больницу, так как у маленьких детей такие пневмонии могут носить молниеносный характер, когда поражение всех легких развивается буквально за 2 часа.
У ослабленных детей, получающих иммуносупрессивную терапию (глюкокортикостероиды), возможно развитие неврологических осложнений: менингита, энцефалита. Такие дети подлежат срочной госпитализации в стационар.
И напоследок, немного о том, кто такие свиной и птичий грипп. Вирус гриппа может распространяться не только среди людей, но и среди животных, в особенности близких генетически к человеку (свиньи). Некоторые советские ученые еще 30 лет назад предупреждали научное сообщества мира, о том, что вирус гриппа, циркулирующий среди некоторых птиц, может мутировать и получить способность распространяться среди людей. Однако тогда это посчитали невозможным, и такую идею даже не хотели слушать. Однако прошло 30 лет и то, о чем говорили ученые, свершилось. Современная медицина была не готова к этому, и на разработку вакцины ушло слишком много времени, за которое погибло много людей. Сейчас вакцина уже разработана, ей прививается большой процент населения Земли, поэтому данные виды гриппа удалось остановить, но теперь медицине придется быть постоянно начеку, чтобы не пропустить новой вспышки неизвестного до этого штамма вируса гриппа.
Врач педиатр Литашов М.В.
Клещевой энцефалит
Клещевой энцефалит
Клещевой энцефалит – это вирусное, природно-очаговое (характерное только для определенных территорий) заболевание с преимущественным поражением центральной нервной системы.
Общие сведения
Разносчиками инфекции являются иксодовые клещи, вирус передается при укусе больного клеща. Инфекция также поражает и животных - грызунов, домашний скот, обезьян, некоторых птиц.
Наибольшему риску подвержены лица, деятельность которых связана с пребыванием в лесу - работники леспромхозов, геологоразведочных партий, строители автомобильных и железных дорог, нефте- и газопроводов, линий электропередач, топографы, охотники, туристы. В последние годы отмечается частые заболевания среди горожан, заразившихся в пригородных лесах, на садовых и огородных участках.
Причины клещевого энцефалита
Резервуарами и переносчиками инфекции в природе являются иксодовые клещи, распространенные в лесах почти всех стран Европы, на европейской части России и в Сибири. После того, как клещ укусил больное животное, через 5-6 дней вирус проникает во все органы клеща, концентрируясь в половом аппарате, кишечнике и слюнных железах (что объясняет передачу вируса человеку при укусе клеща). Заражение человека может произойти также при раздавливании и втирании присосавшегося клеща, при употреблении в пищу инфицированного сырого козьего и коровьего молока. Заражение может произойти и без посещения леса - клещ может быть принесен из леса с ветками, на шерсти домашних животных и т.п. Если инфекция передается через молоко (некоторые специалисты даже выделяют такой путь инфицирования и форму заболевания в отдельную инфекцию), вирус сначала проникает во все внутренние органы, вызывая первую волну лихорадки, затем, когда вирус достигает своей конечной цели, ЦНС - вторую волну лихорадки. При заражении через укус развивается другая форма заболевания, характеризующаяся всего одной волной лихорадки, обусловленной проникновением вируса в головной и спинной мозг и воспалением в этих органах (собственно энцефалит).
Симптомы клещевого энцефалита
Заболевание развивается остро, через 1.5-3 недели после укуса. Вирус поражает серое вещество головного мозга, двигательные нейроны спинного мозга и периферические нервы, что проявляется судорогами, параличом отдельных групп мышц или целых конечностей и нарушении чувствительности кожи. Позже, когда вирусное воспаление охватывает весь головной мозг, отмечаются упорные головные боли, рвота, потеря сознания, вплоть до коматозного состояния или наоборот развивается психомоторное возбуждение с утратой ориентации во времени и пространстве. Позже могут отмечаться нарушения сердечно-сосудистой системы (миокардит, сердечно-сосудистая недостаточность, аритмия), пищеварительной системы - задержка стула, увеличение печени и селезенки. Все перечисленные симптомы отмечаются на фоне токсического поражения организма - повышение температуры тела до 39-40 градусов С.
Осложнения
Осложнения клещевого энцефалита в основном представлены вялыми параличами преимущественно верхних конечностей. Летальность колеблется в пределах от 2% при европейской форме до 20% при дальневосточной форме. Смерть наступает в течение 1 недели от начала заболевания. Возможно также развитие хронического носительства вируса.
Что можете сделать вы
При обнаружении клеща его необходимо вынуть (капнуть на паразита масло или спирт, подождать 20 минут, после чего подвести под нижние лапки нитку в виде петли, слегка затянуть и плавными раскачивающими движениями медленно тянуть клеща вверх, также это можно попытаться сделать пинцетом). Удаленного клеща лучше поместить в баночку и довезти до больницы, где можно определить был данный клещ заражен или нет. Клещи, в силу своих физиологических особенностей, после присасывания к коже не сразу начинают питаться кровью, поэтому при быстром их обнаружении и удалении уменьшается риск быть зараженным. По возможности обратитесь в близлежащее медучреждение, где аккуратно удалят клеща и порекомендуют профилактическое лечение. В течение 30 суток после укуса необходимо наблюдаться у врача. При появлении температуры или сыпи требуется срочная консультация инфекциониста.
Что может сделать врач
Самой эффективной профилактикой развития инфекции после укуса клеща является введение противоклещевого иммуноглобулина (внутримышечно и однократно). Его необходимо ввести как можно скорее. Этот препарат содержит готовые антитела, с помощью которых организм борется с вирусом. Его получают из крови доноров, привитых против клещевого энцефалита, поэтому стоимость препарата высока. Существует также целый ряд противовирусных препаратов, которые могут быть назначены вам для профилактики развития заболевания. Не каждый укушенный зараженным клещом заболевает, все зависит от иммунного статуса организма. При появлении жалоб необходимо немедленно обратиться к врачу. Дальнейшее лечение будет проводиться в больнице с применением противовирусных иммуноглобулинов, препаратов интерферона и рибонуклеазы. Обязателен строгий постельный режим, рациональная диета и витаминотерапия.
Профилактика клещевого энцефалита
Самой надежной защитой против клещевого энцефалита являются собственные антитела, которые вырабатываются в ответ на прививку. Традиционно они проводятся заранее в осенне-зимний период. Однако сейчас появились и зарубежные вакцины для быстрой (три прививки в течение 21 дня) профилактики энцефалита. Прививки дают 91-97% гарантии, у 3% людей защитные антитела в ответ на прививку не вырабатываются.
Второй основой защиты от клещевого энцефалита является правильное поведение в лесу. Отправляясь в лесопарк или лес лучше надеть головной убор, одежду, закрывающую все тело, обрызгать одежду репеллентом, отпугивающим клещей. Гуляя, держитесь тропинок, не лезьте в чащу. После возвращения с прогулки необходимо раздеться и осмотреть друг друга с ног до головы.
Ветряная оспа (ветрянка) у ребенка. Причины, симптомы и лечение ветряной оспы
Ветряная оспа (ветрянка) у ребенка. Причины, симптомы и лечение ветряной оспы
Ветряная оспа (ветрянка) — инфекционное заболевание, отличительной особенностью которого является образование на коже специфической сыпи в виде мелких пузырьков. Переболевшие ветрянкой приобретают стойкий иммунитет к болезни.
Природа инфекции при ветряной оспе
Ветрянка — инфекционное заболевание вирусной природы. Вирус простого герпеса, вызывающий ветряную оспу, обладает способностью поражать только клетки кожи и слизистых оболочек.
Причины ветряной оспы
Ветрянка вызывается вирусом герпеса, который обладает очень высокой способностью передаваться воздушно-капельным путем от больных к здоровым не болевшим детям. Поэтому, если в течение последних трех недель (инкубационный период - от 10 до 21 дня) ребенок мог контактировать с больным (в детском саду, школе, в транспорте и других общественных местах), то вероятность заболеть ветрянкой значительно повышается. К сожалению, ветряная оспа становится заразной еще до того, как появляется сыпь, поэтому не всегда можно точно определить, был ли такой контакт. Больной начинает быть заразным для окружающих за 2 дня до появления сыпи и заразен еще в течение недели после ее появления.
Восприимчивость к ветрянке особенно высока у детей в возрасте до 5 лет. Однако грудные младенцы (до 6 месяцев на грудном вскармливании) практически не страдают ветряной оспой, так как мать передает им собственный иммунитет через плаценту во внутриутробном периоде и с грудным молоком (если, конечно, мама в детстве болела ветряной оспой). Дети после 10 лет также редко болеют ветрянкой, но если заболевают, то инфекция может протекать у них более тяжело и в осложненной форме и лечение более длительное, поскольку заражаются только старшие дети со сниженным иммунитетом.
Ветрянка - преимущественно детское заболевание, но не болевшие в детстве взрослые также могут заразиться ветряной оспой.
Признаки ветряной оспы у детей
Однажды вы заметили, что на теле вашего ребенка появился прыщик, но не придали его появлению особого значения - может комар укусил, а может просто так вскочил. Прыщик быстро начал расти, увеличиваться в размерах, стал плотным на ощупь и превратился в волдырек с водянистым содержимым. Мало того, такая сыпь появилась по всему телу, прыщи выскочили и на руках и ногах, на животе и спине. При этом ребенок какой-то горячий, вялый ( впрочем, температуры может и не быть), стал хуже кушать, его даже может тошнить - и все это началось за пару дней до появления первого прыща. Чтож, родители, у вашего ребенка возможно ветрянка, или по-научному – ветряная оспа.
Количество прыщиков - элементов сыпи - может увеличиваться молниеносно, а может и медленно в течение нескольких дней. Как правило, новая сыпь появляется волнами через 1 - 2 дня на протяжении недели или меньше - все зависит от иммунитета ребенка в данный момент. Каждый элемент сыпи из маленькой розовой точки превращается в округлой или неправильной формы темно-розовое пятно, возвышающееся над кожей, с уплотнением внутри и пузырьком с жидкостью снаружи. Со временем пузырек лопается и засыхает корочкой, которая отваливается, не оставляя рубцов на коже ребенка. Розовое твердое пятно на коже при этом остается и будет сходить еще долго - около 2 недель. Вновь появившиеся прыщики сыпи не такие страшные, они меньше по размеру, поскольку ребенок уже начал вырабатывать антитела к вирусу простого герпеса, вызывающего ветрянку, и они противостоят разрастанию сыпи.
При ветрянке у ребенка могут быть увеличены лимфоузлы, особенно за ушами и на шее, это значит, что организм ребенка борется с вирусом ветряной оспы. Лимфоузлы могут остаться увеличенными и некоторое время после излечения ветрянки.
Симптомы ветряной оспы у ребенка
Ветрянка обычно начинается с легкого жара (обычно лихорадка умеренная 38—39 °С) и недомогания. Через сутки появляется сыпь. Сначала это маленькие красные пятнышки на теле, руках, ногах и лице. Вскоре пятнышки уплотняются, набухают и наполняются жидкостью, образуя пузырьки. При этом ребенок ощущает интенсивный зуд, вследствие чего постоянно стремится расчесывать пораженную кожу. Дело родителей — следить за ним и предотвращать расчесы, поскольку таким образом можно внести и дополнительную инфекцию. Жидкость в пузырьках при ветряной оспе очень заразна, так как содержит живые вирусы ветрянки. Может быть несколько волн высыпания на протяжении недели в 2—3 этапа с интервалом 1—2 дня. Каждый такой этап сопровождается повторным подъемом температуры, которая затем вновь снижается. В это время ребенок ощущает слабость, раздражительность, у него нарушаются сон и аппетит. Пузырьки подсыхают и покрываются корочкой. На 7-10-й день все пузырьки покрываются коркой, температура падает и больной перестает быть заразным.
При ветряной оспе характерно появление новых элементов сыпи на фоне уже существующих старых, поэтому сыпь имеет разный вид на одном и том же участке кожи (и пятна, и пузырьки, и коросты).
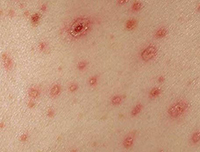
Аналогичная сыпь может быть на слизистых и конъюнктиве, что причиняет ребенку довольно сильную боль. Сыпи на ладошках и ступнях при ветрянке, как правило, НЕТ. Это более характерно дляэнтеровирусной инфекции и даже врачи порой путают эти заболевания. А мама потом удивляется, почему мой ребенок болеет "ветряной оспой" второй раз. Благо, лечение при этих заболеваниях практически одинаково, это врачей и спасает.
Течение ветряной оспы у детей
Скрытый инкубационный период заболевания у детей длится в среднем 2 недели, реже 10—21 день. Начало ветрянки острое, с лихорадкой - 1-2 суток. Период сыпи - 1 неделя или чуть более. По окончании периода высыпаний корочки на коже остаются еще 1 —2 недели, после чего сходят, оставляя незначительную пигментацию. Рубцы при неосложненном течении ветряной оспы не образуются. Если при расчесывании все же была занесена гноеродная инфекция, пузырьки перерождаются в гнойнички, и тогда после их исчезновения возможны остаточные явления в виде пожизненных мелких рубчиков, внешне сходных с оспенными.
Выздоровление ребенка наступает не ранее 10-го дня с момента первых высыпаний. Выделение вируса прекращается после подсыхания последних элементов сыпи.
Особенности сыпи при ветряной оспе
Иногда неопытные врачи неоправданно ставят диагноз ветряная оспа, путая сыпь при ветрянке с аллергическим (атопическим) дерматитом. Как отличить ветрянку от аллергии? Для начала, исключить из меню и окружения ребенка все возможные аллергены, при этом интенсивный рост количества высыпаний при аллергии должен замедлиться, на ветрянку же эта мера не повлияет. При ветряной оспе размер новых высыпаний меньше, чем предыдущих, при аллергическом дерматите новые высыпания интенсивнее и больше по размеру, а старые после отпадения корочки не проходят, увеличиваются, могут мокнуть или трескаться. На ладонях и подошвах сыпи при ветрянке, как уже говорилось ранее, нет.
Лечение ветряной оспы у детей
Что советует врач или как неправильно лечить ветрянку
Практически каждый взрослый, переболев в детстве ветряной оспой, может найти на себе следы ее грязных дел - небольшие рубцы на коже. Как же это объяснить, когда везде написано, что сыпь ветрянки не оставляет рубцов на коже? Это просто: нашим мамам врачи советовали вскрывать волдыри и усиленно замазывать их зеленкой по несколько раз в день, при этом купаться строго запрещали, да - и 3 недели не гулять. Ну это же издевательство над ребенком и противоречит всей логике в лечение ветряной оспы у ребенка! Большинство участковых педиатров не на много продвинулись в логике лечения ветрянки и дают те же советы, что и ..дцать лет назад.
Для предупреждения наслоения гнойной инфекции элементы сыпи при ветряной оспе в стародавние времена рекомендовалось обрабатывать 2 раза вдень спиртовым раствором бриллиантовой зелени (зеленкой) или темным водным раствором марганцовки. Многие из вас твердо уверены, что зеленка убивает возбудителя ветрянки, но это далеко не так. Зеленка подсушивает высыпания на коже и дезинфицирует ранку, оставшуюся после лопнувшего волдыря до появления коросты. Если зеленкой мазать по несколько раз в день, можно добиться дисбалланса полезных и вредных микроорганизмов на коже ребенка и пересушивания ранки, что ведет к рубцеванию. Еще один немаловажный отрицательный фактор смазывания зеленкой - ватным тампоном вы переносите вирусы герпеса со свежей сыпи на здоровую кожу, тем самым повторно инфицируя ребенка его же вирусами и распространяя сыпь по телу. Если же кожу ничем не обрабатывать вообще, прыщики будут воспаляться от попадания условно-патогенных микробов с кожи, увеличиваться в размерах, больше чесаться и, как следствие - опять рубцы на коже.
При высокой температуре, которая поднимается снова и снова после очередной таблетки парацетамола, прибывший вам "на помощь" врач не думая может назначить дозу аспирин+парацетамол. При инфекциях у детей до 15 лет делать это нельзя ни в коем случае! Прием аспирина при ветрянке грозит синдромом Рейе (или Рея) - острой печеночной энцефалопатией вследствие отека головного мозга и печени. Никакое лечение не может остановить этот синдром, лечение направлено лишь на поддержание жизненных функций.
Как правильно лечить ветряную оспу
В типичных случаях лечение ветрянки проводят дома. При обычном течении лечат только симптомы ветряной оспы. Чтобы облегчить состояние больного ребенка, обычно ему дают жаропонижающие лекарства, пузырьки смазывают антисептиками, зуд снимают антигистаминными препаратами. Раствор бриллиантовой зелени (зеленка) в России используется при ветрянке как стандартный антисептик для обеззараживания. Достаточно смазать каждое новое пятнышко ветрянки единоразово, чистой ватной палочкой, или мазать лишь расчесы.

В странах Северной Америки, Европы, Израиля вместо анилиновых красителей в сочетании с антигистаминными препаратами используют Каламин Лосьон. Как показывает многолетняя мировая практика, средство отлично помогает успокоить кожу при неприятных ощущениях, является мягким антисептиком, защищает кожу от раздражающих факторов, подсушивает новые образовавшиеся пузырьки и способствует более быстрому заживлению. Охлаждает и успокаивает места расчесывания и как следствие уменьшает риски появления рубцов и шрамов. Каламин Лосьон клинически испытан в ЦКБ РАН и сертифицирован на территории Российской Федерации.
При температуре ребенку давать парацетамол или ибупрофен в возрастной дозировке, для малышей эти препараты есть в форме ректальных свечей, которые можно использовать даже тогда, когда ребенок спит. Но учтите, что температуру ниже 38,5 градусов С сбивать не стоит, если ребенок ее переносит без жалоб. Температура помогает убивать вирусы ветряной оспы в организме.
В домашних условиях во время лечения ребенок должен соблюдать постельный режим в течение 6—7 дней, при этом желательно почаще менять постельное белье. Необходимо, чтобы больной пил как можно больше жидкости, диета преимущественно молочно-растительного характера (молочные каши, пюре из протертых овощей, протертые фрукты и фруктовые соки).
Важным фактором, влияющим на тяжесть симптомов ветрянки, является гигиена. Почаще меняйте нательное и постельное белье ребенка, причем даже домашняя одежда должна быть хлопчатобумажная, с длинными рукавами и штанинами. Это предотвращает расчесывание и инфицирование здоровых участков тела. Но одевайте ребенка так, чтобы он не потел.
Во время ветряной оспы нужно чаще давать ребенку пить, особенно при температуре. При температуре выше 38 давать ребенку жаропонижающее. Температура при ветрянке может повышаться волнообразно: перед первыми высыпаниями, во время волны новых высыпаний температура может подняться снова, может быть высокая температура на весь период высыпаний.
Мыть ребенка в ванне во время ветрянки не стоит, это лишь увеличит количество и размеры сыпи. Максимум - быстрый душ. Но оставлять ребенка грязным ни в коем случае нельзя, не допускайте размачивания корочек, после - промокните полотенцем (не тереть). Мытья рук бояться не надо, мойте руки и лицо ребенка аккуратно, промокните насухо полотенцем.
Берегите ребенка от сквозняков и инфекций, простуды, которые могут еще более снизить иммунитет. Помогите иммунитету, давайте ребенку витамин С, фрукты, соки, чаще бывайте на свежем воздухе, но вдали от детей, чтобы не заразить их.
Детям с ослабленной иммунной системой, если они подверглись опасности заражения вирусом ветряной оспы, вводят иммуноглобулин (защитные белковые антитела), чтобы предотвратить заболевание. Решение о госпитализации принимает врач (в редких случаях крайне тяжелых симптомов).
Часто ветряная оспа у детей протекает без особых последствий, в отличие от ветрянки у взрослого, но если осложнения вдруг появляются - нужно бить тревогу! Важно не проглядеть угрожающие симптомы.
Опасные осложнения ветряной оспы
Осложнения при ветрянке встречаются редко, как правило, течение заболевания благоприятное. При распознавании заболевания трудностей обычно не бывает. Но не дай бог подхватить ветрянку незадолго после вакцинации, когда иммунитет ребенка предельно снижен, или ребенку с имеющимися хроническими заболеваниями и получающими какое-либо лечение. В этом случае возможны неисправимые последствия вплоть до летального исхода (бывает при геморрагической форме ветрянки).
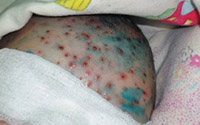
Геморрагическая форма ветряной оспы, 6 день от начала ветрянки
При появлении такой сыпи срочно вызовите скорую или доставьте ребенка в больницу, счет идет на минуты!
Вы должны быстро отреагировать и вызвать врача, если замечаете у ребенка хоть 1 из ниже перечисленных симптомов осложнений ветряной оспы
- Если пятна сыпи увеличиваются в размерах, растут, выглядят, как начало "простуды на губах", покрываются многочисленными пузырьками, синеют, наливаются кровью, новые высыпания появляются спустя 10 дней с первых признаков ветрянки (допустимо только появление мелкой сыпи наподобие потницы, которая не увеличивается в размерах и быстро сходит)
- если более недели держится температура выше 37 или температура с каждым днем растет, несмотря на то, что пузырьки подсыхают и корочки отпадают
- если сыпь распространяется на слизистые оболочки: глаза, ротовой полости, или на половые органы (аналогичные изменения при этом могут быть и на внутренних органах)
- при появлении кашля или насморка (сопли и кашель во время ветряной оспы может быть вызван герпетическими высыпаниями в носоглотке), носового кровотечения
- при поносе и частой рвоте; тошнота и рвота, а также нарушение дыхания, сонливость, судороги, напряжение родничка у малышей могут быть признаками смертельно опасного синдрома Рея
- т.е. во всех случаях, когда ветрянка протекает атипично
В любом случае, как только вы заметили первые признаки недомогания ребенка и сыпь, сразу вызовите врача. Только он точно определит, ветряная оспа у ребенка или другое заболевание (не опытному взгляду отличить симптомы ветряной оспы от аллергии или других заболеваний с сыпью довольно сложно), и будет контролировать течение болезни.
Когда больной ветрянкой не заразен?
Заразным больной ветрянкой становится, когда еще не знает о ней - за 2-3 дня до появления сыпи, а сыпь появляется через примерно 2 недели после заражения. Больной ветрянкой перестает быть заразным, когда новых высыпаний не появляется, а старые покрываются корочкой и корочки отпадают (когда пузырьки подживают, вирус уже не выделяется во внешнюю среду). В среднем, карантин по ветрянке для отдельного ребенка - 2-3 недели от первых высыпаний.
Как можно заразиться ветряной оспой?
Вирус – возбудитель очень летуч, но во внешней среде живет не более часа. Источником инфекции является больной человек, причем наличие прямого контакта с ним для заражения не обязательно: вирус легко проникает в соседние комнаты и даже смежные квартиры. Однако он не обладает устойчивостью во внешней среде, поэтому через третьих лиц и предметы распространяться не может. Заразиться можно воздушно-капельным путем от больного ветрянкой, при прямом контакте с больным ветряной оспой или через выделения дыхательной системы или жидкости, содержащейся в кожных высыпаниях зараженных людей. Несмотря на то, что классическая ветряная оспа (вирус герпеса 3 типа) и "простуда на губах" ( 1 тип вируса) вызываются разными типами вируса простого герпеса, ветрянка у ребенка может появиться и после контакта с нетипичным вирусом герпеса, т.е. с человеком с простудой на губах, в этих случаях болезнь протекает тяжелее.
Профилактика ветрянки
На данный момент разработана специфическая профилактика ветряной оспы, в России это вакцины окавакс и варилрикс. Вакцина ставится детям старше года в отсутствии противопоказаний. Защитное действие вакцины продолжается, по некоторым данным, до 20 лет. В планах ввести подобную вакцинацию в календарь прививок из-за неутешительной статистики заболеваемости ветрянкой не только среди детского населения, но и у взрослых.
Кишечные инфекции у детей: профилактика, симптомы и лечение
Кишечные инфекции у детей: профилактика, симптомы и лечение

Острые кишечные инфекции (ОКИ) — группа инфекционных заболеваний, передаваемых фекально-оральным путем. Обычно сопровождаются расстройствами пищеварения (рвота, понос) и ухудшением общего состояния (повышение температуры, слабость и т. д.). Самые распространенные и наиболее неприятные кишечные инфекции — дизентерия, сальмонеллез, эшерихиоз (кишечная палочка) и ротавирусная инфекция. Поэтому о них разговор пойдет отдельно в соответствующих главах. Здесь мы разберем только общие вопросы, то, что объединяет все кишечные инфекции.
Фекально-оральный механизм передачи. Возбудитель инфекции выделяется во внешнюю среду с калом больного и может попасть в воду при плохой системе канализации, в пишу, на окружающие предметы, а через них и в рот человеку. Чаще всего виной — грязные руки. Чтобы инфекция попала на ваши руки достаточно просто подержаться за ручку двери, которой касался больной, после посещения туалета.
Легко заразиться, съев немытые овощи, пользуясь общей с больным посудой, употребляя инфицированную некипяченую воду или пообедав в столовой, где при приготовлении пищи не соблюдались санитарные нормы. В переносе инфекции определенную роль играют мухи.
Кишечные инфекции у детей встречаются как в виде отдельных случаев, так и в виде эпидемических вспышек. Развитию эпидемий способствуют нарушения санитарно-гигиенических норм (например, некачественное обеззараживание сточных вод и попадание их в питьевую воду или в места купания). ОКИ распространены повсеместно, и заразиться ими очень легко. Среди больных кишечными инфекциями 70 % — дети. В силу недостаточной закаленности иммунитета и относительной незрелости пищеварительной системы дети к ним повышенно восприимчивы. К тому же иммунитет к кишечной инфекции обычно не стойкий, и запросто можно переболеть повторно. Особенно страдают от кишечных инфекций грудные дети: у них болезнь обычно протекает тяжело и порой заканчивается плачевно.
Факторы, способствующие возникновению ОКИ
- Плохое водоснабжение
- Плохая система канализации
- Плохие санитарно-гигиенические условия
- Несоблюдение элементарных гигиенических правил (мыть руки перед едой, пить кипяченую воду и др.)
- Нарушение хранения пищевых продуктов
- Раннее прекращение грудного вскармливания у грудничков. Грудное молоко не только стерильно и не может испортиться, но и содержит различные иммунные факторы защиты от инфекций, которых нет ни в одной искусственной смеси
- Способствуют принятию кишечных инфекций ослабление и истощение ребенка, плохой иммунитет, хронические заболевания — все то, что способствует снижению защитных сил организма.
Кишечные инфекции бывают:
Бактериальные (возбудители — бактерии)
Безусловно патогенные (обязательно вызывают ОКИ)
- дизентерия или шигеллез (возбудитель — шигелла)
- сальмонеллез (возбудитель — сальмонелла)
- эшерихиоз (возбудитель — кишечная палочка)
- холера (возбудитель — холерный вибрион)
- брюшной тиф
Условно-патогенные (вызывают или не вызывают ОКИ, в зависимости от сопутствующих условий)
- кампилобактериоз (возбудитель — кампилобактер)
- стафилококковая инфекция (возбудитель — стафилококк)
- протейная инфекция (возбудитель — протей)
- клебсиеллез (возбудитель — клеб-сиелла) и др.
Вирусные (возбудитель — вирус)
- ротавирусная инфекция (возбудитель — ротавирус)
- энтеровирусная инфекция (возбудитель — энтеровирус) и др.
Паразитарные (возбудители — простейшие)
- Амебиаз (возбудитель — амеба)
- Лямблиоз (возбудитель — лямблия) и др
Рост бактериальных кишечных инфекций (дизентерия, сальмонеллез, эшерихиоз) обычно наблюдается летом, а вирусных (ротавирусная инфекция) — зимой. В некоторых случаях (и даже очень часто так бывает) возбудителя кишечной инфекции определить не удается. Тогда больному ставится диагноз: «острая кишечная инфекция неясной этиологии».
Симптомы кишечной инфекции у детей
Инкубационный период ОКИ составляет от нескольких часов до нескольких суток. В клинике превалируют поражения пищеварительной и центральной нервной системы, а также признаки обезвоживания организма.
Рвота, понос и боли в животе. Все кишечные инфекции поражают органы пищеварения. Симптомы желудочно-кишечных расстройств зависят больше от того, в каком конкретно органе идет воспалительный процесс, нежели каким возбудителем вызвана ОКИ. Поэтому при ОКИ будет одно из ниже описанных проявлений:
Гастрит — патологический процесс на уровне желудка. Основной симптом гастрита рвота. Обычно рвота частая, многократная, сопровождается тошнотой. Характерно для ОКИ, вызванной стафилококком.
Энтерит. Поражается тонкий кишечник. Основной симптом — частый, обильный, водянистый стул, сопровождающийся болями в животе, метеоризмом. Может быть пенистый (характерно для ротавирусной инфекции), с примесью зелени (характерно для салмонеллеза и др.) и прозрачной слизи.
Колит. Поражение толстого кишечника. Симптомы: скудный, жидкий стул с кровью и мутной слизью, схваткообразные боли в животе, частые позывы на дефекацию, могут быть болезненные ложные позывы — тенезмы (больной хочет сходить, но у него ничего не получается). Колит — типичный признак дизентерии.
Гастроэнтерит. Сочетает признаки гастрита и энтерита: многократная рвота и частый жидкий обильный стул.
Энтероколит. Сочетает признаки энтерита и колита: частый жидкий зловонный стул с примесями зелени, крови и слизи, бесконечные позывы на дефекацию.
Гастроэнтероколит. У ребенка и рвота, и понос, и слизь с кровью в стуле.
Расстройства центральной нервной системы. Бактерии выделяют токсины, отравляюще действующие на нервную систему. В зависимости от тяжести течения могут встречаться в различном сочетании следующие признаки:
- Высокая температура до 39 °С и выше
- Слабость, вялость, головная боль, ухудшение самочувствия
- Двигательное и психическое беспокойство, сменяющееся угнетением вплоть до потери сознания и комы. Возможны спутанность сознания, бред, галлюцинации, нарушение сна, судороги
- Изменение цвета кожи. Может быть:
— бледность
— серый оттенок кожи с посинением кончиков пальцев, губ и носогубного треугольника
— мраморная кожа (вид кожи напоминает рисунок мрамора) - Ручки и ножки на ощупь холодные
- Неукротимая рвота центрального происхождения, связанная с раздражением рвотного центра головного мозга
- Снижение или повышение артериального давления, учащение пульса
- Одышка
Обезвоживание. Ребенок теряет много жидкости с жидким стулом и рвотой. Помимо воды с поносом и рвотой организм покидают соли калия и натрия, необходимые для работы сердца, мышц, нервной системы и других органов. Чем больше ребенок потерял жидкости, тем хуже его состояние. Особенно это касается маленьких детей: у них обезвоживание организма наступает очень быстро и порой заканчивается проведением экстренных мер в реанимационном отделении больницы.
Первые признаки обезвоживания:
— жажда
— сухость кожи и слизистых, снижение эластичности кожи
— слабость, вялость, сонливость, отказ от еды
— мочеиспускания редкие, малыми порциями, моча концентрированная, темная
Если потеря жидкости продолжается:
— западение глазных яблок
— западение большого родничка у младенцев
— заострение черт лица
— падение массы тела
— снижение давления, похолодание конечностей, снижение температуры тела
— дальнейшая потеря жидкости приводит к развитию шока
Конечно, у страдающего кишечной инфекцией ребенка встречаются не все вышеперечисленные признаки. Выраженность клинических проявлений зависит от тяжести течения болезни. Бывает легкая, среднетяжелая и тяжелая форма ОКИ.
На тяжесть течения болезни влияют:
- Количество возбудителя, попавшего в организм (чем больше, тем тяжелее протекает ОКИ)
- Вид возбудителя и его агрессивность (особенно тяжелым течением отличаются дизентерия, сальмонеллез, холера, эшерихиоз)
- Возраст ребенка (чем младше, тем тяжелее протекает ОКИ)
- Изначальное состояние здоровья ребенка (ослабленный или с хорошим иммунитетом)
- Адекватность проводимого лечения
К сожалению, кишечные инфекции не проходят бесследно. Паразитируя в кишечнике ребенка, вредные микробы вытесняют оттуда полезную содружественную микрофлору (бифидобактерии и лактобактерии). Как правило, последствием ОКИ остается достаточно выраженный дисбактериоз кишечника. Уже после выздоровления, когда все микробы давно погибли, придется еще долго восстанавливать испорченную микрофлору.
Внимание! При появлении у ребенка рвоты, поноса, повышения температуры тела и ухудшения общего состояния необходимо незамедлительно обратиться к врачу, а не заниматься самолечением. Помните, что ОКИ не только наносят существенный урон здоровью ребенка, но и представляют серьезную угрозу для окружающих.
Диагностика кишечной инфекции у детей
- Бактериологические посевы кала и, в некоторых случаях, рвотных масс. Это ведущий метод диагностики. Определяет, каким микробом вызвана кишечная инфекция.
Для анализа кала у ребенка берется мазок из анального отверстия (он еще называется «мазок на ВД» или «мазок на кишечную группу»). Полученный материал высевают на специальные питательные среды. Через несколько дней (обычно 5-7 дней) вырастают колонии бактерий, которые можно рассмотреть под микроскопом и протестировать различными методами. К сожалению, обнаружить возбудителя удается далеко не всегда. - Анализы крови на рост титра антител к какому-либо возбудителю. Определяют реакцию иммунной системы на предположительное попадание инфекции. Если отмечается рост антител к какому-то конкретному возбудителю, значит можно с уверенностью сказать, что человек болен (или болел). Этот метод на практике используется редко.
- Экспресс-диагностика: иммуноферментный анализ (ИФА) и другие лабораторные анализы. Применяются, в основном, в условиях больниц, да и то не всех.
- Копрологический анализ кала. В нем можно увидеть степень переваривания пищи, кровь, слизь и простейших (амеб и лямблий).
Принципы лечения острой кишечной инфекции
- Дети с тяжелым течением ОКИ. Маленькие дети и со среднетяжелым
- Грудные дети
- Ослабленные дети с какими-либо сопутствующими острыми или хроническими заболеваниями
- Дети с брюшным тифом и холерой
- Дети работников пищевой промышленности
- Дети из закрытых детских учреждений (интернаты, санатории), из общежитий и коммунальных квартир.
- Картофельное или другое овощное (тыква, кабачок, морковь) пюре на воде (можно добавить растительное масло)
- Сухарики из белого хлеба, сухое несдобное печенье
- Суп овощной (картошка, лук, морковь, кабачки, тыква) с рисом
- Каша: рисовая и гречневая на воде. Овсяно-морковный отвар
- Отварное протертое мясо
- Кисломолочные продукты (йогурт, кефир, простокваша, творог) нежирные
- Фрукты и ягоды: яблоки (лучше печеные или потертые на терке), груши, бананы, арбуз, черника, лимон
- Фруктовые и фруктово-овощные соки, лучше свежевыжатые без сахара, разбавленные водой
- Больного изолируют
- В очаге инфекции (место, где находится больной ОКИ) обязательно проводят дезинфекцию. Детям выделяют отдельную посуду и предметы личного пользования. Обрабатывают хлоркой унитаз и горшок ребенка. Во время уборки не забудьте протереть дверные ручки и выключатели.
- Лиц, находившихся в контакте с больным, проверяют на наличие микробов кишечной группы (мазок на ВД).
- После выздоровления ребенку обязательно проводят повторное бактериологическое исследование кала для того, чтобы убедиться, что возбудителя там больше нет, так как иногда после перенесенной инфекции остается носительство (бессимптомное выделение возбудителей с калом).
- Дети, поступающие в лечебные учреждения (больницы, санатории), а также работники пищевой промышленности и детских учреждений обязаны пройти обследование на наличие возбудителей кишечной группы (мазок на ВД).
Прежде всего, необходимо обратиться к врачу.
Госпитализируются в больницу
Диета. Кормить ребенка с кишечной инфекцией нужно обязательно. Пища должна быть максимально щадящей. Младенцам на искусственном вскармливании назначают безлактазные, низколактазные или соевые смеси.
Взрослым детям в острый период разрешается есть:
Жидкость. При рвоте и поносе, особенно частых и обильных, ребенку обязательно нужно пить, чтобы не возникло обезвоживания организма. Восполнение жидкости в организме через рот носит название оральная регидротация.
Жидкость пьют медленно, и ни в коем случае не залпом. Однократно выпитое большое количество жидкости может привести к рвоте. Ребенка «выпаивают» маленькими глотками: по 1-2 глотка с перерывами в 5-15 минут. После каждой рвоты грудному ребенку нужно выпить примерно 50 мл жидкости, а ребенку постарше — 100-200 мл. Если ребенок отказывается пить, ему капают жидкость в рот из пипетки (можно во время сна). При значительной потере жидкости питьевой режим назначается врачом индивидуально.
Для восполнения жидкости используют специальные солевые растворы (регидрон), а также минеральную воду без газов (боржоми). Помимо солевых растворов ребенку можно пить чай или воду с лимоном, отвар ромашки, клюквенный морс, сильно разведенный фруктовый сок. Желательно не добавлять в напитки сахар или использовать его в минимальных количествах.
В случае если понос и рвота не прекращаются, нарастают симптомы обезвоживания, а восполнить потерянную жидкость через рот не удается, ребенку вводят растворы внутривенно (это уже в больнице).
Лекарства при кишечной инфекции
Антибактериальные препараты (назначает врач).
КИП (комплексный иммунный препарат). Содержит антитела (иммуноглобулины) к различным возбудителям кишечных инфекций. Его действие основано на повышении местного иммунитета в кишечнике.
Сорбенты (или энтеросорбенты): энтеросгель, активированный уголь, полифепам, энтегнин, фильтрум и др.
Биопрепараты: бактисубтил, линекс, энтерол, бификол и др.
Ферменты: фестал, мезим-форте, креон, панзинорм и др., по показаниям.
Прочее лечение в зависимости от того, какие симптомы у ребенка еще имеются (жаропонижающие, противосудорожные и др.).
Внимание! Лекарства от поноса, типа имодиум, детям с ОКИ давать не рекомендуется, а при дизентерии — запрещено.

